Wereld Hoofd-halskankerdag: samen sterk in specialistische zorg
Op 27 juli is het Wereld Hoofd-halskankerdag, een moment om stil te staan bij deze relatief zeldzame, maar ingrijpende vorm van kanker. Ter gelegenheid van deze dag spraken we met Maaike Beugeling, radiotherapeut-oncoloog bij Instituut Verbeeten. We vroegen haar naar haar werk, de samenwerking binnen de zorgketen en wat hoofd-halskanker precies inhoudt.
Goede samenwerking is cruciaal
Maaike vertelt hoe de zorg voor hoofd-halskanker in Nederland is georganiseerd. “In Nederland zijn er 22 locaties waar bestralingen plaatsvinden, maar slechts op acht locaties behandelen we hoofd-halstumoren,” legt ze uit. “Dat is bewust zo ingericht. Hoofd-halszorg is complexe zorg die je geconcentreerd moet aanbieden om de kwaliteit en expertise te waarborgen.”
Instituut Verbeeten werkt hierin nauw samen met het Elisabeth-TweeSteden Ziekenhuis (ETZ) en het Erasmus MC in Rotterdam. “Wij vormen samen één van de acht hoofd-halsclusters in Nederland. De patiënten worden aangemeld bij het ETZ en daar bespreken we ze gezamenlijk in het multidisciplinair overleg (MDO), samen met de KNO-artsen, kaakchirurgen, internist-oncologen en casemanagers.”

Maaike reist zelf elke vrijdag naar het ETZ voor dit overleg. “Er is ook een paramedisch MDO, waar logopedisten, diëtisten, fysiotherapeuten en andere ondersteunende disciplines bij aanwezig zijn. Het is een hecht team. We kennen elkaar goed, de lijntjes zijn kort, en dat werkt gewoon ontzettend fijn. Juist bij hoofd-halskanker is die onderlinge samenwerking essentieel.”
Warm en betrokken team
Binnen Instituut Verbeeten wordt ook nauw samengewerkt in een compact, hecht team. “We stemmen voortdurend met elkaar af. We hebben korte lijntjes en intensief contact. Ook met ondersteunende disciplines zoals diëtisten, maatschappelijk werk en de mondhygiënisten van het ETZ hebben we snelle afstemming. Dat werkt fantastisch. Veel mensen krijgen tijdens hun behandeling een casemanager en worden begeleid door een gespecialiseerd team. Velen ervaren dit als een warm en betrokken team. Daar zijn we trots op en we werken er elke dag hard aan om die persoonlijke en zorgzame benadering te behouden.”
Wat is hoofd-halskanker precies?
Hoofd-halskanker is een verzamelnaam voor verschillende soorten kanker die ontstaan in het hoofd-halsgebied (KNO-gebied). “Denk aan tumoren in de mondholte, keelholte, neus- en bijholten, strottenhoofd, tong en speekselklieren,” legt Maaike uit. “De hersenen vallen er niet onder. Ook huidtumoren in het gezicht vallen er meestal niet onder, tenzij ze zijn uitgezaaid naar de lymfeklieren of heel uitgebreid zijn. Dan behandelen we ze soms wél binnen het hoofd-halscluster.”

Hoe vaak komt het voor?
In Nederland krijgen jaarlijks ongeveer 3.000 mensen de diagnose hoofd-halskanker. Dat is zo’n 4 tot 5% van alle nieuwe kankerdiagnoses.
“Het is relatief zeldzaam,” vertelt Maaike. “Juist daarom is de zorg geconcentreerd in acht gespecialiseerde centra. Zo behouden we de noodzakelijke ervaring en expertise voor een goede behandeling.”
Risicofactoren en preventie
“De belangrijkste risicofactoren voor hoofd-halskanker zijn nog steeds roken en overmatig alcoholgebruik,” zegt Maaike. “Dus: niet roken en met mate drinken is het allerbelangrijkste wat je kunt doen om je risico te verlagen.” Hoofd-halskanker kwam van oudsher vaker voor bij mannen, vooral vanwege deze leefstijlfactoren die traditioneel meer bij mannen voorkwamen. De laatste tien tot vijftien jaar ziet Maaike echter een verschuiving: “We zien een toename van HPV-gerelateerde hoofd-halskanker, vooral bij jongere patiënten en relatief vaker bij vrouwen. Omdat vrouwen meer zijn gaan roken, zien we verhoudingsgewijs juist bij hen een toename.” Het humaan papillomavirus (HPV), vooral bekend als veroorzaker van baarmoederhalskanker, kan zich ook nestelen in het hoofd-halsgebied. “Daarom is het zo belangrijk dat kinderen op jonge leeftijd worden gevaccineerd, vóórdat ze seksueel actief worden. Het vaccinatieprogramma, dat sinds enkele jaren ook jongens omvat, geeft ons hoop dat het aantal HPV-gerelateerde gevallen in de toekomst zal afnemen.”
Wat zijn de overlevingskansen?
De overlevingskans bij hoofd-halskanker verschilt sterk per patiënt. “Het hangt af van het type tumor, het stadium waarin de ziekte wordt ontdekt en de algehele gezondheid van de patiënt,” zegt Maaike. “Sommige tumoren die in een vroeg stadium worden gevonden, hebben een kans op genezing van 90 tot 95%. Maar bij uitgezaaide of moeilijk te behandelen tumoren kan dat percentage fors lager zijn.”
Make Sense-campagne
Wereldwijd is er in september nog een moment van aandacht voor hoofd-halskanker: de Make Sense-campagne in de derde week van de maand. Die campagne draait vooral om bewustwording van vroege signalen. “We zeggen altijd: klachten als keelpijn of oorpijn die langer dan drie weken aanhouden, moet je serieus nemen,” benadrukt Maaike. “Dan is het belangrijk om naar de huisarts te gaan.”
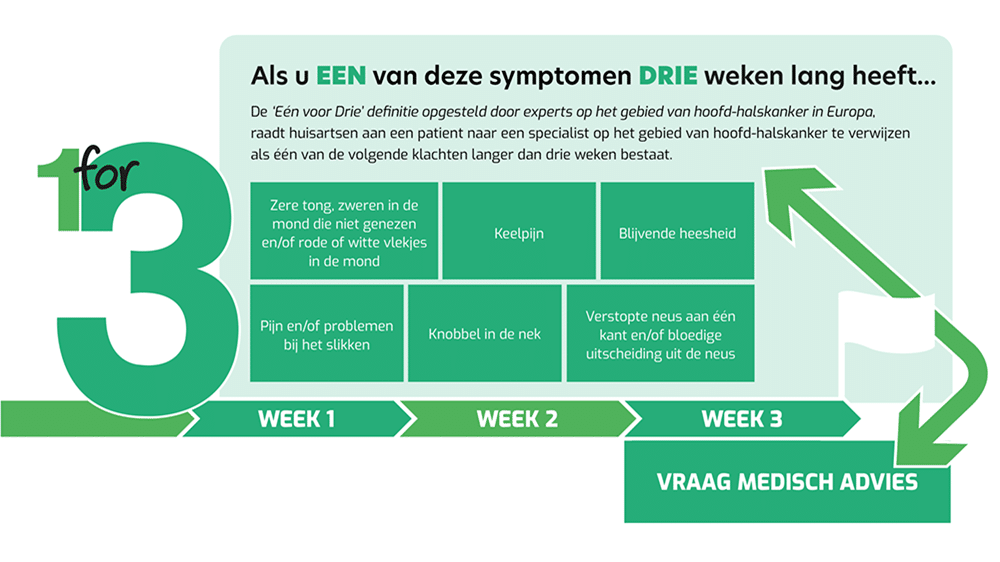
Behandelmogelijkheden
Hoofd-halskanker kent verschillende behandelopties, afhankelijk van de plaats en het type tumor. “Tumoren in de mond, zoals aan de tong, lip of wang, worden meestal eerst geopereerd. Daarna volgt soms nog bestraling,” legt Maaike uit. “Maar tumoren die verder naar beneden zitten, bijvoorbeeld in de keelholte, worden juist primair bestraald. Daar geven we soms chemotherapie bij.” Die bestraling vindt plaats met uiterste precisie. “Patiënten moeten heel stilliggen tijdens de behandeling, daarom maken we gebruik van speciale maskers.”
Een patiëntvriendelijke innovatie: het achterhoofdmasker
Lange tijd werden patiënten bestraald met een strak aangezichtsmasker, wat als benauwend en oncomfortabel werd ervaren. Maaike: “Bij Instituut Verbeeten zijn we sinds begin 2024 volledig overgestapt op het gebruik van een achterhoofdmasker. Dat is veel patiëntvriendelijker. Mensen voelen zich minder opgesloten en we kunnen net zo nauwkeurig bestralen.”
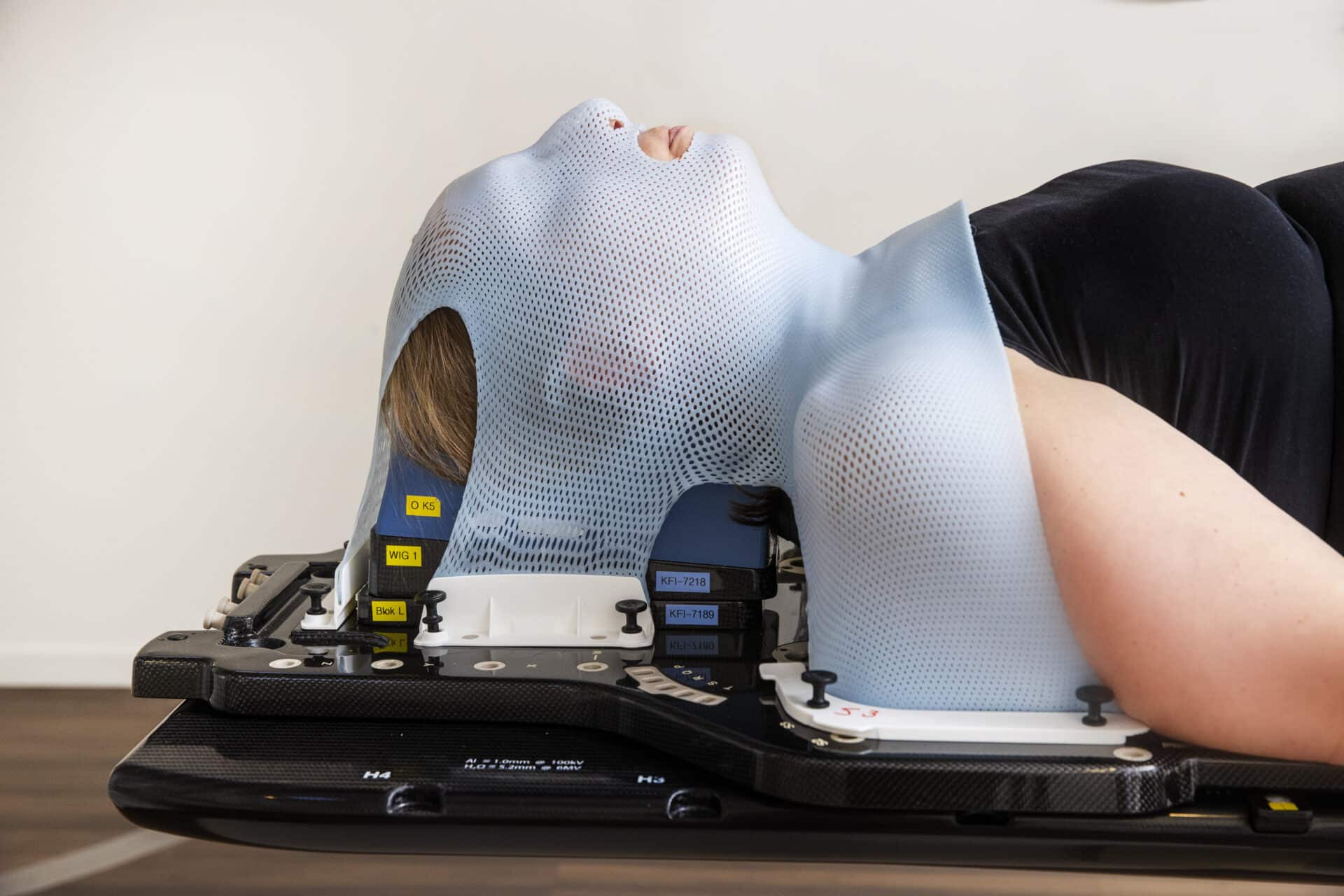
Patiënt in aangezichtsmasker

Patiënt in comfortabel individueel achterhoofdmasker
Veelvoorkomende bijwerkingen
De behandeling van hoofd-halskanker is intensief. “Bijwerkingen tijdens de bestraling zijn onder andere vermoeidheid, huidirritatie, haaruitval op het bestraalde gebied, smaakverandering en pijn,” vertelt Maaike. “Ook de speekselproductie kan afnemen, wat slikklachten en een droge mond veroorzaakt. Op de lange termijn kan littekenweefsel (fibrose) ontstaan.”
Samen beslissen
Een belangrijk uitgangspunt binnen de zorg is dat de patiënt centraal staat. “We nemen altijd de tijd voor een goed gesprek over de behandelopties. Bestraling in het hoofd-halsgebied is zwaar, met veel impact. Sommige patiënten kiezen in overleg voor een aangepast behandelschema, zoals een verkort, hooggedoseerd schema. Dit zien we vaak bij de wat oudere patiënten. We geven de ruimte om samen tot een passende keuze te komen.”
Waarom hoofd-hals?
Tot slot een persoonlijke noot van Maaike over haar keuze voor dit specialisme. “Tijdens mijn opleiding heb ik veel met hoofd-halskankerpatiënten gewerkt en dat sprak me meteen aan. Wat ik mooi vind, is dat je de tumor bij deze patiënten vaak letterlijk kunt zien vóór de behandeling en daarna ook met eigen ogen ziet verdwijnen. Dat maakt de impact van je werk heel tastbaar. Bovendien werk je met een bijzondere patiëntengroep en een betrokken team. Dat maakt het elke dag weer waardevol.”
Meer informatie en lotgenotencontact
Kanker.nl
Als je te maken hebt met kanker, leef je in een wereld waar je niet voor hebt gekozen. Maar waar je wel je weg moet vinden. Op kanker.nl vind je informatie, hulp en lotgenoten.
PVHH – Patiëntenvereniging Hoofd-Hals
Voor mensen geraakt door hoofd-halstumoren.
Centra voor leven met en na kanker
De gevolgen van de behandeling kunnen veel invloed hebben op het dagelijks leven. Op emotioneel, maar ook op praktisch vlak, met betrekking tot werk, studie of sociale contacten. Het is van belang dat patiënten, naasten en nabestaanden over hun problemen kunnen praten en adequate hulp krijgen als ze dat wensen.

